I 2016 fikk Pia Renate Barseth sensor, en Dexcom G4, for første gang. Helt siden hun ble diagnostisert med diabetes type 1 som 19-åring i 2009, hadde hun hatt vansker med å regulere blodsukkeret.
– Jeg har ikke vært flink nok til å ta diabetesen min seriøst, og var dårlig til å sjekke blodsukkeret mitt manuelt. Med sensor ble det mye enklere, forteller Barseth.
Alt fungerte utmerket, og Barseth brukte sin Dexcom G4 med stor nytte gjennom et vellykket svangerskap. Da det hadde gått tre-fire år, måtte sensoren byttes. Som erstatning fikk Barseth en FreeStyle Libre 2. Den likte hun ikke like godt som forgjengeren.
– Jeg syntes ikke varslingsfunksjonen var god nok, sier hun.
Manglende varsling hadde en direkte effekt på blodsukkeret: Det begynte å svinge igjen. Derfor var Barseth svært fornøyd da hun fikk tilbud om en Dexcom 6 sensor. Hun opplevde å ha bedre kontroll på blodsukkeret med sensor fra denne leverandøren. Dessverre skulle gleden bli kortvarig.
Les også: Vanlige feil med sensoren og hva du kan gjøre med det
Kraftig kløe
Etter et noen ukers bruk av den nye Dexcom sensoren, begynte hun å klø på armen hvor sensoren satt. Hun satte sensoren på motsatt arm. Det begynte å klø der også. Hun prøvde å feste sensoren på magen. Kløe. Uansett hvor hun satte sensoren: Kløe. I tillegg tøt det verk ut under plasteret.
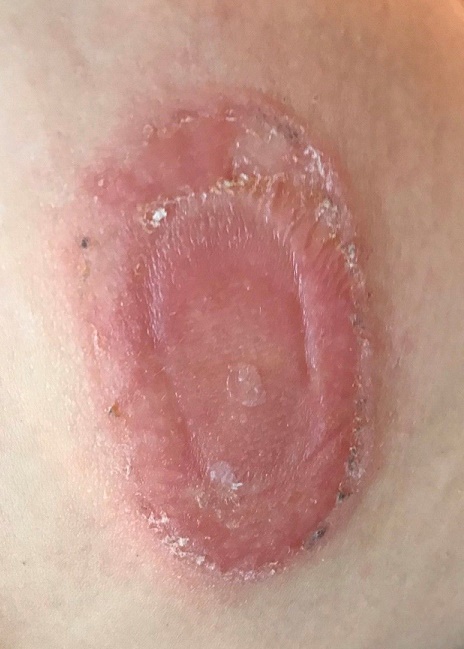
– Jeg har hatt en forståelsesfull og flink diabetessykepleier, som har gitt meg mange gode tips om hva jeg kunne gjøre, sier Barseth.
Hun prøvde barrierespray og barrierekrem under sensoren, men det hjalp ikke. Hun forsøkte silikonplaster under sensoren, og barrierekrem under silikonplasteret. Da måtte hun først klippe hull i plasteret, slik at nålen i sensoren kunne komme under huden. Det gikk tre dager, så var utslettet tilbake.
Slik holdt Barseth på i en måneds tid. Til slutt orket hun ikke mer kløe. Dexcom 6 sensoren måtte av på permanent basis.
Heldigvis var det ikke sommer, smiler Barseth.
Det tok flere uker før alle merkene forsvant. Huden var tørr og irritert i lang tid etterpå.
Ny type lim
Mysteriet er hvordan Barseth kunne bruke Dexcom G4 i mange år uten problemer, men få kraftige hudreaksjoner av Dexcom 6 i løpet av noen uker. Løsningen ligger i limet, tror Barseth. Hun har vært i kontakt med leverandøren. Ifølge leverandøren er det gjort en «forbedring» av festemiddelet i Dexcom 6.
– Det eneste de har endret er limet. Så det må være noe i det nye limet som jeg reagerer på, forklarer Barseth.
Studier viser at mennesker med diabetes som også har atopisk eksem er særlig utsatt for hudreaksjoner knyttet til diabetesutstyr. Barseth har nikkelallergi, hadde atopisk eksem som ung og har ulike hudproblemer. Blant annet reagerer hun også på vanlig plaster. Kan hende var hennes hud ekstra sårbar. Men hun er langt fra alene om å oppleve at huden reagerer på diabetesutstyret.
– Jeg var heldig. Min diabetessykepleier tok meg på alvor, og var enig i at hudreaksjonene skyldtes utstyret. Det er lett å føle seg alene når det ser ut som om ingen andre får noen problemer av utstyret sitt, sier Barseth
I dag bruker hun Free Style Libre 3, og hudreaksjonene glimrer med sitt fravær.
– Jeg var redd de hadde endret limet fra versjon to til tre av sensoren, men foreløpig ser det ikke sånn ut. Heldigvis.
Bruker nesespray på huden
Idun Halseth bruker allerginesespray mot eksemet som sønnen får av sin insulinpumpe. – Det har reddet hverdagen vår, sier hun.

Høsten 2021 var Idun Halseths sønn uvanlig tørst. Niåringen klaget over at han måtte mye opp om natten for å tisse. Hun mistenkte urinveisinfeksjon, og tok sønnen med til lege. Det viste seg at tørsten skyldtes noe helt annet. Diabetes type 1-diagnosen ble gitt. Etter 14 dager på sykehus, ble familien sendt hjem med sensor og insulinpenner til en helt ny hverdag.
– Sykehuset ønsket at vi lærte oss å bruke insulinpenner ordentlig først, før vi fikk pumpe. Vi hadde uflaks med covid og utbrudd av RS-virus, så det tok seks måneder før sønnen vår fikk Omnipod. Vi var veldig lettet da vi fikk pumpa, husker Halseth.
Alt gikk fint med sensor og pumpe i starten, men etter et par måneder begynte sønnen å klø under og rundt pumpa. Han klødde seg til blods, og det ble åpne sår.
– Det var fortvilende, og vi lette febrilsk etter løsninger, forteller Halseth.
De prøvde ulike typer plaster. Noen plaster gjorde eksemet verre. De prøvde én type barrierespray og barrierekrem. Ingen effekt. De prøvde andre typer, tredje typer, masse forskjellige produkter. Fortsatt eksem.
– Vi var på grensa til å gi opp hele pumpa, sier Halseth.
Nesespray mot eksem
På YouTube kom hun over noen som hadde blitt anbefalt å bruke astmaspray med kortison mot hudreaksjoner forårsaket av diabetesutstyr. I Norge er astmaspray reseptbelagt, og ikke godkjent til bruk mot hudreaksjoner. Halseth fortsatte med det hun kaller «good googling». Hun googlet seg frem til flere tips om reseptfrie allerginesesprayer.
I fjor sommer kjøpte de Nasonex, som de sprayet på huden på festestedet da de skiftet pumpa. Endringen i sønnens hud var markant.
– Det var som å komme til himmelen. Der vi brukte sprayen, var det ikke tegn til hudreaksjoner. Bruk av allerginesespray har reddet hverdagen vår, forteller Halseth.
Insulinpumpen skal byttes hver tredje dag. Halseth bruker allerginesesprayen på huden ved hvert pumpeskift. Hun sprayer direkte på huden, stryker utover og lar det tørke før pumpen festes. Tørketiden er 4-5 minutter.
– En astmaspray tørker fortere, og ville kanskje være lettere å bruke. Men så lenge vi ikke kan få resept på astmaspray, holder vi oss til Nasonex, sier Halseth.
Bekymring for hudskader
Nesesprayen inneholder kortison. En bekymring er om langvarig bruk av kortison vil føre til skader på huden.
– Vi varierer hvor pumpen festes, slik at huden får hvilt seg. Men vi vet jo ikke hvilke effekter bruk av nesespray med kortison på huden vil ha på lang sikt, sier Halseth.
Det hun imidlertid vet med sikkerhet er at mange barn med diabetes får sterke hudreaksjoner, og at familier er fortvilet.
– Kanskje vårt enkle triks kan være til nytte for flere? håper Halseth.
Et viktig forbehold: Nasonex til bruk mot eksem gis ikke på resept. Utgiftene til sprayen må dekkes av egen lomme.
Legen anbefaler

Barnelege Hans-Jacob Bangstad håper flere vil ta i bruk trikset til Idun Halseth.
– Bruk av kortisonnesespray mot hudplager er absolutt å anbefale, er hans klare tale.
Bangstad er ikke bekymret for langtidseffektene av kortison.
– Nesesprayen brukes på et lite hudområde, og man varierer pumpens plassering, påpeker barnelegen.
Bli medlem for å lese gode artikler om diabetes
Medlemmer får fire årlige utgaver av vår prisbelønte blad Diabetes i posten, og tilgang til å lese alt innhold på diabetes.no.










